01 中国研究:肽聚糖识别蛋白PGLYRP2或可预测肝癌免疫治疗预后
来自哈尔滨工业大学生命科学与技术学院史明教授团队的研究发现,肽聚糖识别蛋白PGLYRP2在人体固有免疫中,可介导增强单核细胞对肝细胞癌(HCC)肿瘤细胞的杀伤作用,具有免疫监视作用,同时也是未来HCC免疫治疗潜在研究方向。该研究结果于近期发表在《Hepatology》。

图1 研究发表在Hepatology
HCC的发生发展与免疫抑制有关,如何缓解免疫抑制已成为提高肿瘤免疫治疗效果的有效策略。PGLYRP2是一种模式识别受体,在肝脏中特异性表达,参与调节固有免疫和免疫监视。然而,肝脏中PGLYRP2在调节肝癌免疫反应中的作用尚未明确。因此,史明教授团队的研究探讨了PGLYRP2是否能够通过调节宿主的抗肿瘤免疫反应来影响HCC的进展。
研究者在TCGA数据库中获取HCC肿瘤组织及正常组织RNA序列,发现在多种模式识别受体PRR中,PGLYRP2是唯一一种具有组织特异性,在HCC样本中表达水平明显下调而在正常肝组织高表达的PRR。该结果同样在mRNA及蛋白水平得到验证。
在HCC患者队列中,作者将PGLYRP2蛋白表达(IHC染色强度)分为高(++,+++)和低(-,+)表达。除肿瘤大小(p=0.008)、组织学分级(p=0.011)和肿瘤(TNM)分期(p=0.008)外,PGLYRP2高表达组和低表达组的其他临床数据差异不大。与高表达组相比,低表达组肿瘤体积显著增加(p<0.001,图2D)。
PGLYRP2的高表达水平患者OS显著改善(p<0.001,HR:0.264,95%CI:0.144 - 0.485)(图2E)。TCGA数据同样支持该结论 (p=0.003,HR:0.582,95%CI:0.408 - 0.831)(图2F)。两组数据中HCC组织中相对较高的PGLYRP2水平均与患者预后良好有关。
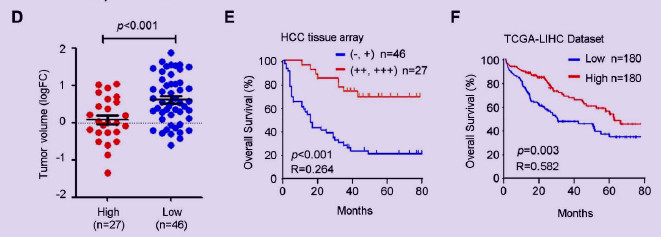
图2 PGLYRP2水平与患者预后改善相关
随后研究者证实HCC中PGLYRP2的过表达显著增强了小鼠的抗肿瘤免疫应答,提高了外周血单核细胞对肝癌的免疫应答率。在机制上,DNMT3A介导的启动子高甲基化是HCC中PGLYRP2下调的主要原因。PGLYRP2通过与CCL5启动子结合促进肝癌细胞趋化因子CCL5的产生,从而增强抗肿瘤免疫。PGLYRP2在体内和体外都能提高抗肿瘤免疫反应,但其在体外并没有直接抑制癌细胞增殖或诱导肝癌细胞凋亡的功能。
作者最后强调,PGLYRP2作为一种潜在的生物标志物,能够对HCC产生免疫反应,并改善患者预后,其在癌症免疫监视具有重要作用。同时在未来的研究中,可能成为免疫治疗领域中重要方向。
02 再添新证:DPP-4抑制剂增加2型糖尿病患者胰腺癌风险
双肽基肽酶-4(DPP-4)抑制剂是否增加胰腺疾病风险一直存在争议。近日,一项来自韩国的全国性调查研究显示,新发2型糖尿病患者使用DPP-4抑制剂可增加患胰腺炎及胰腺癌的风险。该研究近期由韩国首尔延世大学医学院的研究者发表在《Diabetes Care》。
DPP-4抑制剂是一种有效的基于促胰岛素的糖尿病治疗药物。然而,由于DPP-4i的多效性,可能对胰腺外分泌产生不利影响。在该研究中,研究者使用一项全国性的人群队列研究来调查DPP-4抑制剂是否与胰腺炎和胰腺癌相关。
研究者纳入2007年至2013年接受糖尿病药物治疗的新发2型糖尿病患者(n = 33,208)。数据来自韩国国民健康保险服务健康筛查队列数据库。风险评估采用Cox比例风险模型及时间相关协变量。该研究分析了DPP-4抑制剂首次用药以来各时间段的风险。
在33,208例受试者中,DPP-4抑制剂新服用者10218例,其他治疗糖尿病药物新服用者22,990例。研究结果显示,DPP-4抑制剂明显增加了胰腺炎 (aHR:1.24,95% CI 1.01-1.52,P = 0.037)和胰腺癌(aHR:1.81,95% CI:1.16-2.82,P = 0.009) 的发病风险。其中胰腺癌的发生有6个月的药物使用滞后期。胰腺炎和胰腺癌的风险在最初使用后的12个月和之后基本一致,未显示出随暴露时间延长而增加的趋势。
研究者认为,DPP-4抑制剂的使用与新发2型糖尿病患者患胰腺炎和胰腺癌的风险增加有关。但该风险未显示出随暴露时间延长而增加的趋势,这也表明其出现反向因果关系的可能性,DPP-4抑制剂的长期胰腺安全性有待进一步研究。
03 警钟敲响:乙肝核心相关抗原水平与肝癌风险独立相关
一项来自我国台湾的回顾性分析显示,乙肝核心相关抗原(HBcAg)水平是慢性HBV感染患者肝癌的独立危险因素。
来自国立台湾大学医院的两位教授Tai-Chung Tseng和Jia-Horng Kao在联合邮件中告诉路透社记者。管理具有中间病毒载量(IVL)的慢性乙型肝炎患者的最佳方法目前仍然具有争议,目前的数据表明,在IVL患者中应同时评估HBcAg,以10 KU/mL为分界值可以将该人群HCC风险分为两组。HBcAg水平>10 KU/mL的IVL患者可考虑应用抗病毒治疗,以降低其HCC风险。然而,这些发现需要前瞻性研究来验证。此外,HBcAg检测还没有得到EMA或FDA的批准,仍然只是一个研究工具。
Tseng和Kao教授和同事收集了台湾大学附属医院2666名成人(61%男性)的数据,这些人乙肝表面抗原呈阳性,感染乙肝病毒基因型B或C,但尚未出现肝硬化,入组年龄从28岁到60岁以上不等,平均随访时间为16年。
该人群中,29.11%的患者ALT≥40 U/L,19.35%为HBeAg阳性,47.67% HBcAg <10 KU/mL,20.59%具有IVL (2000 - 19999 IU/mL),39.01%有高病毒载量(HBV DNA水平≥20000 IU/mL)。随访期间均未接受抗病毒治疗。
209名患者出现HCC(发生率4.91例/1000人年)。HBcAg基线水平与HCC发生相关,多因素分析显示HBcAg水平是独立的危险因素。
在IVL乙肝抗原阴性并且具有正常ALT的亚组患者中,HBcAg≥10 KU/mL的人群患HCC风险增加 (HR:4.89)。相比之下,HBcAg高水平患者中,IVL或高VL水平的患者HCC风险无显著差异。
总体而言,IVL和HBcAg水平较低的患者发生HCC的风险较低,年发病率为0.10%。
纽约大学朗格尼健康中心(NYU Langone Health)肝病学主任Ira Jacobson博士称,“近十多年来,患者血液HBV DNA水平是肝硬化和肝癌长期风险的一个主要预测指标。但我们需要不断改进我们预测结果的能力,以更好地决定哪些患者需要肝癌治疗或监测。在这项大型队列研究中,作者将血清中的HBcAg水平与长期患肝癌的风险联系起来,发现肝癌和HBcAg高水平之间有很强的相关性。在IVL水平的患者中,长期抗病毒治疗的必要性一直存在争议,但病毒水平与癌症风险之间的密切关系始终存在,因此也成为这部分患者继续治疗的有力论据。”
同时Jacobson博士指出,对低病毒水平的患者的HBcAg水平进行临床研究的确吸引了人们的注意,目前还难以广泛应用于临床。HBcAg本身目前仅作为一种研究检测手段,但毫无疑问,这项研究将进一步激起人们对HBcAg的兴趣,HBcAg不仅是一种预后标志物,而且也是治疗成功与否的标志物。
参考文献:
[1]Yang, Z., et al., Tumor-Derived PGLYRP2 Predicts Survival and Antitumor Immune Responses in Hepatocellular Carcinoma. Hepatology, 2019.
[2]Lee, M., et al., Nationwide Trends in Pancreatitis and Pancreatic Cancer Risk Among Patients With Newly Diagnosed Type 2 Diabetes Receiving Dipeptidyl Peptidase-4 Inhibitors. Diabetes Care, 2019.
[3]Hepatitis B Core-Related Antigen Levels Linked to Liver Cancer Risk - Medscape - Sep 06, 2019.