第20届世界肺癌大会(WCLC)于2019年9月7~10日在西班牙巴塞罗那盛大召开。在首日进行的国际肺癌研究协会(IASLC)与中国临床肿瘤学会(CSCO)、中国肺癌防治联盟(CAALC)联合专场上(Joint IASLC-CSCO-CAALC Session),来自日内瓦大学医学院的Alfredo Addeo教授分享了免疫治疗相关生物标志物的最新研究进展。
1 PD-L1作为免疫治疗生物标志物仍存在局限性
免疫治疗在非小细胞肺癌(NSCLC)领域迅速发展,最初,一些免疫检查点抑制剂(ICIs)被批准以单药的形式用于NSCLC的二线治疗,随后,其联合化疗的方案也被批准用于一线治疗。在2019年的美国临床肿瘤学会年会(ASCO)上发表的KEYNOTE-001研究5年数据报告显示,帕博利珠单抗单药治疗安全有效,可显著提高晚期NSCLC患者的总生存率(OS)。这进一步体现了ICI对NSCLC患者的重要性和影响。然而,高达50%-60%的NSCLC患者没有从这种治疗手段种获益,验证和寻找新的有效生物标志物仍然至关重要。
那么,什么是生物标志物呢?
Alfredo Addeo教授的解答是,可以预测和影响物质的结构、发展过程或者预测疾病的结果和发生率的物质,它们使肿瘤患者可以从免疫疗法中获益。
PD-L1是NSCLC免疫治疗中重要的生物标志物,其被证明可以预测抗PD-1(帕博利珠单抗)具有更好的OS。尽管它在某些方面具有一定的优势,例如缩短周转时间(TAT),相对简单的IHC检测,但它仍然存在一些限制。
比如,在KEYNOTE-024研究中,PD-L1表达大于50%的患者中,免疫治疗优于标准化疗。但PD-L1不是一个非黑即白的生物标志物,不同的临床研究有不同的界值。即使在PD-L1表达大于50%的患者中,免疫治疗的有效率仍不足50%。而且PD-L1是动态变化的,可能受到疾病本身,治疗以及免疫微环境的影响。
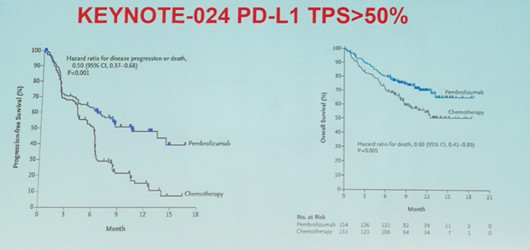
KEYNOTE-024
2 新的希望:肿瘤突变负荷
研究人员采用肿瘤突变负荷(TMB)作为标志物对CheckMate 026三期临床试验进行回顾性研究,结果显示,相比PD-L1,选择TMB作为治疗NSCLC的生物标志物,可以更好地区分获益人群。该研究发现,在TMB高表达的患者中,采用PD-L1进行治疗后,ORR和无进展生存期(PFS)结果显著优于化疗。而在PD-L1≥50%的患者中,TMB高表达的患者获益显著。
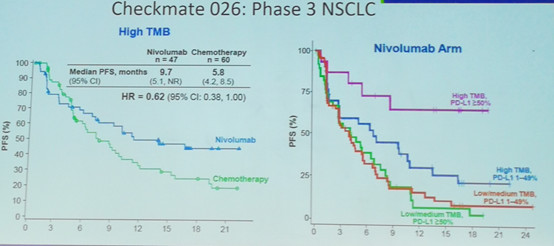
CheckMate 026
CheckMate-227 的 III期临床研究:双免疫联合一线治疗NSCLC的研究中,在TMB高表达、PD-L1不同状态的PFS亚组分析中,PD-L1高表达亚组降低48%疾病进展风险,1年PFS率为42%;PD-L1低表达亚组降低52%疾病进展风险,1年PFS率为45%。研究显示,不管PD-L1的表达状态如何,只要TMB≥10 Mut/Mb,PFS就可显著获益。同时,也证明了TMB是完全独立于PD-L1表达水平的。
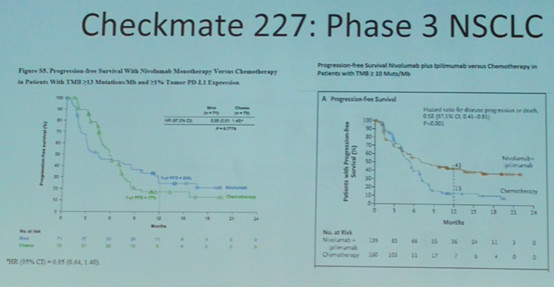
CheckMate 227
这两项研究使得TMB成为目前免疫治疗生物标志物中新的希望。当体细胞突变的发生在0.01mut/mb到400 mut/mb之间时,一些突变会导致新的肽表位或新抗原的翻译,这些肽表位或新抗原可以通过激发T细胞库来增强肿瘤的免疫原性。因此,在高TMB的情况下,ICI治疗应该比化疗更有效。目前,一些临床研究的反应率(RR)和PFS方面已经可以看到这一点,但遗憾的是,迄今为止还未有前瞻性的研究选择TMB作为生物标志物。
3 TMB作为生物标志物,现实吗?
Alfredo Addeo教授提到,关于TMB有几个方面需要研究者考虑:运转周期至少2周(首次研究需采用全外显子测序),成本高,没有明确的研究终点,高失败率,样本的存储时间,是否应该在肿瘤组织上或ctDNA上进行,以及预后情况或预测价值等。
在STK11和/或KEAP1突变的非鳞状NSCLC患者中加入PD-1单抗后进行化疗[1],结果获益并不明显。再加入TMB后,结果发生了变化。未突变STK11/ KEAP1患者亚组中,高TMB组的PFS为12.4m,低TMB组的PFS为4.5m,STK11和/或KEAP1突变的患者亚组中,高TMB组的PFS4.1m,低TMB组的PFS为3.6m。而在OS上,高TMB组也显示出了更高的优势。STK11和/或KEAP1改变重新定义了NSCLC患者亚组,由此预测,可以建立有效抗肿瘤免疫治疗的新策略:在STK11和/或KEAP1基因组改变的患者中,运用TMB和其他生物标志物整合的免疫治疗策略。
Alfredo Addeo教授总结道,如果TMB作为生物标志物,需要考虑以下问题:
--单一运用TMB作为的生物标志物是不够充分的;
--需要分析肿瘤与宿主的相互作用,从而建立预测模型;
--考虑多种因素:PD-L1,TMB,效应T细胞基因的特异性表达,MSI,MMR,CD8+,PD1 mRNA,HLA等;
--临床上必须基于可行性和前瞻性研究结果数据。
目前看来,生物标志物的早期临床研究还没有做好迎接“黄金时段”的准备,但正在进行的研究有望在临床实践中验证关于生物标志物的预测。
生物标志物是现实吗?
是的。TMB可能是区分NSCLC患者不同亚组的一种选择,高PD-L1和高TMB可能存在部分重叠,但它们很可能对应于2个不同的患者群体,这是临床研究中的一大进步。相关研究需要进一步改进,我们需要更多的生物标志物,它们需要有以下优势:在临床实践中容易被采用,运转周期短,可以显著改善患者的OS等。这样,生物标志物才可能从虚幻转向现实。
参考文献:
[1]Ferdinandos Skoulidis,Co-occurring genomic alterations in non-small-cell lung cancer biology and therapy. Nature Reviews Cancervolume 2019,19, 495–509